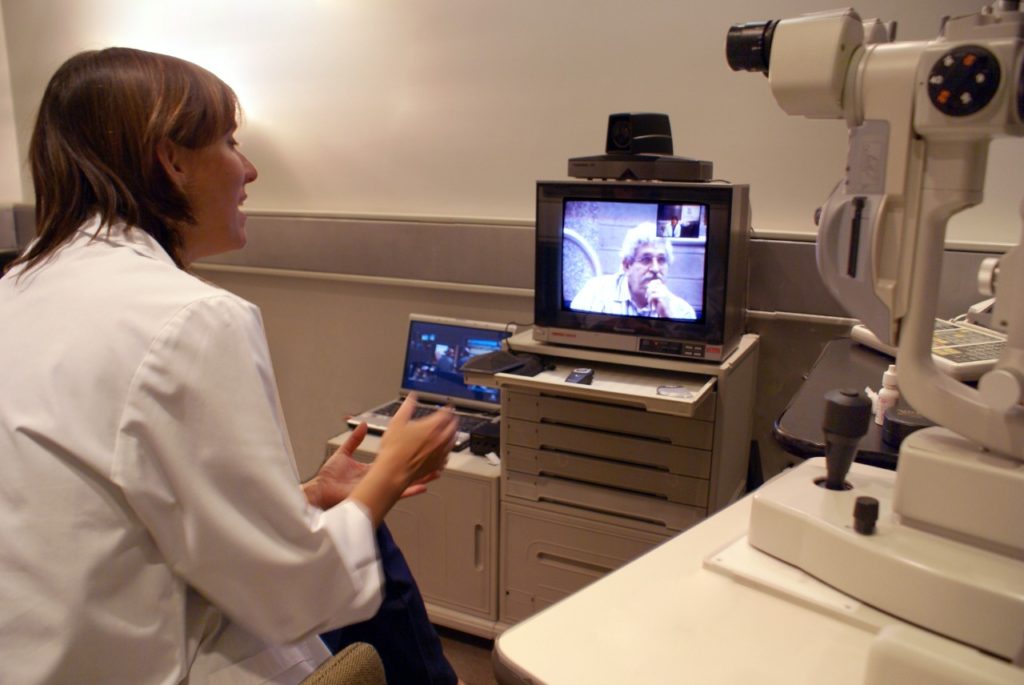
Hace algunas semanas, la Asociación Americana de Telemedicina (ATA) reconoció a Giselle Ricur, médica oftalmóloga referente en TICs en salud (MP. 5904/MN. 110182), como fellow de la institución. Luego de más de 20 años de investigación y desarrollo en telesalud, y de haber transitado una larga carrera de conocimiento y actividad en salud digital, la profesional obtuvo una distinción y fue nominada por su habilidad para generar impacto social.
La mendocina “por adopción”, como se define Ricur (quien es norteamericana de nacimiento), fue una visionaria desde el inicio de su carrera, al implementar por primera vez en 1998, la modalidad de teleconsultas trabajando para el Instituto Zaldivar. “Las TICs están a disposición y empoderan al paciente. Cuando yo descubrí eso a mediados de los 90’, cuando llegó internet, me empecé a especializar. Viajé a Estados Unidos, después volví y en 1997, estando en Instituto Zaldivar, empezamos a desarrollar el primer sitio web ‘oftalmológico’ que hubo en esa época. Después empezamos a dar clases a distancia, donde transmitíamos cirugías por satélite. Ahí empezó todo”, contó la oftalmóloga.

La doctora está convencida que internet debería considerarse un servicio público para toda la población, logrando que un buen ancho de banda esté asegurado en cualquier parte del mundo: “Soy socia de ATA desde hace 20 años y como parte de esta comunidad científica, he trabajado para traer a la latinoamérica todos los conceptos de la telemedicina, sobre todo los relacionados con la adopción de las TICs para que los gobiernos puedan implementarlo como programas nacionales. La salud digital se trata de ir haciendo accesible el servicio, llegando a todos los pacientes. En busca de ese objetivo fundé el capítulo latinoamericano y caribeño de telemedicina para ATA (ATALACC) y el capítulo internacional, llegando a ser vicepresidenta y presidenta de ambos”.
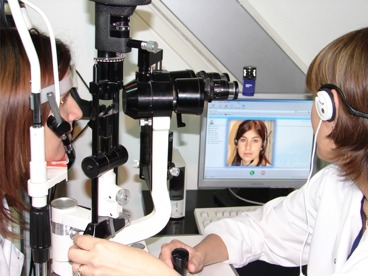
La telemedicina es una herramienta que nos asiste cuando hay falta de profesionales, porque posibilita integrar equipos de trabajo transdisciplinarios: «Hoy el equipo está conformado por distintos profesionales de la salud y sus equipos de apoyo, ingenieros y programadores de sistemas, técnicos y poductores de contenidos audiovisuales, comunicadores sociales, coachs, community managers, etc. Dependiendo del tipo de atención que haya que brindar, se tiene que hacer más o menos inversión. Por ejemplo, para un hospital, un centro asistencial, etc, que atienda a pacientes en guardia o consultorios no se necesita mucho más que de un monitor, una cámara y una buena conexión a internet para que enfermeros, por ejemplo, puedan ser guiados por médicos a distancia. En cambio, si se trata de un quirófano o una terapia intensiva, se necesita de tecnologías inmersivas y de monitoreo remoto junto a mayores ancho de banda, ya que permiten ver a escala al paciente y que, desde cualquier lugar, un equipo de cirujanos y terapistas puedan guiar a otros médicos en el procedimiento o en el seguimiento de los casos”.
“Lo que no se ha avanzado en todos estos años se ha avanzado en estos tres meses. Desde el gobierno hace rato que se viene trabajando en un Plan Nacional de Telemedicina. En 2001, se anunció el primer intento de un Plan Nacional de Telemedicina. En 2014, se creó el Plan Nacional de Cibersalud y luego en el 2019, se oficializó la creación del Plan Nacional de Telesalud 2018-2024 que impulsó el área en el marco de la estrategia de Cobertura Universal de Salud y como parte de la Estrategia de Salud Digital.
Aquí se concretó una plataforma nacional que conecta a todos los hospitales y centros de atención posibilitando la realización de consultas, referencias y contra referencias en red. Nosotros armamos guías sobre cómo desarrollar teleconferencias en vivo y se publicaron como resolución ministerial a nivel nacional en el 2019, antes de la pandemia. Y ya habían varios proyectos de ley alrededor de la telemedicina y las recetas electrónicas que habían quedado encajonados y que producto de la pandemia se volvieron a poner sobre la mesa y a reescribir. En estos últimos meses, varias especialidades médicas empezaron a escribir sus protocolos de actuación con TICs, las obras sociales empezaron a reconocer la práctica de la telemedicina como un acto médico, como medicina propiamente dicha y las cuatro aseguradoras más grandes de mala praxis también la reconocieron”, aseguró la especialista.
Finalmente, señaló que la salud digital llegó para quedarse y acompañar al acto médico presencial. Luego de la pandemia, deberán establecerse nuevas reglas de actuación a través de las pantallas: “Yo no comparto mucho el modelo de atención a través de WhatsApp, ya que no asegura la seguridad y privacidad de la información clínica del paciente, pero sí creo que debemos buscar los medios que permitan la intuitividad y la cercanía necesaria en la relación médico paciente. Sí creo que con una plataforma segura, y los dispositivos necesarios, se puede recrear un consultorio virtual donde el paciente se sienta resguardado y confiado. Y esto difícilmente puede irse, ya que se acostumbró al paciente a la atención inmediata, en la comodidad de su casa, sin traslados. Lo que obviamente va a continuar es la atención cuando hay que examinar o intervenir al paciente, una cirugía, una radiografía, laboratorio, etcétera. La salud digital no viene a remplazar a la atención tradicional, sino a acompañar y a potenciar la accesibilidad a un continum de cuidados en Salud”.